لقاح مصنوعی (IVF)
روشIVF، با سابقهترین شکل از روشهای کمک باروری (ART) است که پس از تحریک تخمدان ها و تخمک گذاری، تخمکها و اسپرم دریافت و لقاح در خارج از رحم انجام شده و پس از تشکیل جنین در محیط آزمایشگاه، جنین به داخل رحم منتقل می شود.
معمولاً در مواردی که شرایط رسیدن اسپرم به تخمک در رحم فراهم نباشد مانند انسداد لوله های رحمی و چسبندگی لگنی و یا تعداد کم و تحرک پایین اسپرم، از این روش برای لقاح استفاده می شود. همچنین در مواردی که سایر درمان های ساده تر از قبیل تحریک تخمک گذاری و یا عمل IUI (تلقیح داخل رحمی) ناموفق باشد، زوجین کاندید عملIVF می شوند. در طول یک سیکلIVF، تخمکهای بالغ از تخمدانها برداشته شده و در محیط آزمایشگاهی در مجاورت با اسپرم شوهر قرار داده میشود تا باروری تخمک و عمل لقاح انجام شود. سپس تخم بارور شده در شرایط مناسب کشت داده شده و پس از انجام تقسیمات جنینی در رحم مادر قرار داده میشود. بر حسب مراحل تکاملی جنین و شرایط رحم مادر، جنین در روز 3-2 یا 6-5 پس از تخمک گیری، به رحم منتقل میگردد.
 IVF یا لقاح مصنوعی برای اولین بار در دنیا در سال ۱۹۷۸ در انگلستان توسط دکتر رابرت ادواردز انجام شد که جایزه نوبل فیزیولوژی و پزشکی را در سال ۲۰۱۰ برای وی به ارمغان آورد. لوئیزی براون، کودک حاصل از این لقاح در ۲۵ ژوئیه ۱۹۷۸ به دنیا آمد.
IVF یا لقاح مصنوعی برای اولین بار در دنیا در سال ۱۹۷۸ در انگلستان توسط دکتر رابرت ادواردز انجام شد که جایزه نوبل فیزیولوژی و پزشکی را در سال ۲۰۱۰ برای وی به ارمغان آورد. لوئیزی براون، کودک حاصل از این لقاح در ۲۵ ژوئیه ۱۹۷۸ به دنیا آمد.
- مرحله اول: تـحریک تخمدان و بررسی رشد فـولیکول ها
- مرحله دوم: جمع آوری تخمکها (عمل پانکچر یا تخمک کشی)
- مرحله سوم: تهيه و آماده سازی اسپرم
- مرحله چهارم: لقاح و رشد جنين در محيط آزمايشگاه
- مرحله پنجم: انتقال جنين به داخل رحم
- مرحله ششم : مصرف دارو در حین و پس از انتقال جنين
- مرحله هفتم : بررسی وضعیت بارداری انجام تست بارداری
عدم موفقیت IVF موارد شکست مکرر
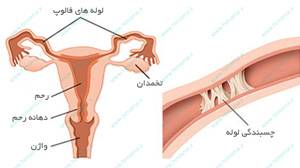 به طور کلی در تمام مواردي كه شرايط رسيدن اسپرم به تخمك در رحم فراهم نباشد مانند انسداد لوله هاي رحمي، چسبندگي هاي حفره لگني، تعداد كم اسپرم و تحرك پايين اسپرم از روش IVF استفاده مي شود.
به طور کلی در تمام مواردي كه شرايط رسيدن اسپرم به تخمك در رحم فراهم نباشد مانند انسداد لوله هاي رحمي، چسبندگي هاي حفره لگني، تعداد كم اسپرم و تحرك پايين اسپرم از روش IVF استفاده مي شود.
- مشکلات لوله هاي رحمي : در خانم هايي که لوله هاي فالوپ بسته باشد و یا چسبندگي لوله ها يا اعضاي لگني وجود داشته باشد و یا خانم هایی که به دنبال حاملگي خارج رحمي لوله های آن ها برداشته شده و يا خودشان اقدام به بستن لوله هاي رحمي کرده اند، IVF به عنوان یکی از راهکارهای درمانی پیشنهاد می شود.
- آندومتريوز : در صورت عدم پاسخ به درمان جراحي و دارويي احتمال بارداری در خانم هاي مبتلا به آندومتريوز با روش IVF بيشتر است.
- علل مردانه : در مورد مردانی که با کاهش در تعداد يا اخلال در حرکت اسپرم و يا وجود آنتي بادي ضد اسپرم مواجه هستند.
- نازائي با علل ناشناخته : در 10 درصد موارد نازائي، عليرغم ارزيابي های کامل انجام شده ، علت مشخصي براي نازايي یافت نمی شود؛ در این موارد که "ناباروری با علت نامشخص" تعریف می شود، بعد از انجام چند نوبت IUI ناموفق، روش IVF انتخاب مي شود.
- نازايي با علل ايمنولوژيک : در بعضي از خانم ها، عليه اسپرم مرد ماده اي بنام آنتي بادي ضد اسپرم ترشح مي شود كه اسپرم ها را از بين مي برد و يا آنها را غيرفعال مي كند که این حالت، نازايي ايمنولوژيک محسوب مي شود و بعد از انجام چند نوبت IUI ناموفق IVF انتخاب مي شود.
 تکميل پرونده که شامل آزمايشات هورموني، عکس رحم و آزمايش اسپرموگرام مي باشد.
تکميل پرونده که شامل آزمايشات هورموني، عکس رحم و آزمايش اسپرموگرام مي باشد.- سونوگرافي واژينال در روز دوم يا سوم عادت ماهانه انجام مي شود.
- از روز پنجم قاعدگی، در صورت مناسب بودن رحم و تخمدان، قرص جلوگيري (معمولاً L.D) شبي يک قرص مصرف مي شود تا بسته تمام شود (21 شب).
- معمولاً کپسول داکسی سایکلین هر 12 ساعت به مدت 20 روز توسط زوجين مصرف مي شود. (جهت کاهش عوارض اين دارو با آب فراوان و ايستاده مصرف شود. حداقل تا نيم ساعت پس از مصرف کپسول از خوابيدن اجتناب شود.)
- از روز 21 سيکل قاعدگی (اولين خونريزي روز يک در نظر گرفته می شود)، پس از انجام یک سونوگرافی دیگر از تخمدان ها، تزريق دارو (معمولاً سوپرفکت یا داروهای دیگر در اين رده مانند لپرون) به منظور جلوگيري از آزاد شدن زودرس تخمك و کنترل زمان تخمک گذاری، به صورت زير جلدي شروع مي شود، باید دقت کرد که تأخير در شروع داور مانع تاثیر آن مي شود. تزريق به صورت روزانه و زير جلدي (معمولاً دور ناف) با استفاده از سرنگ انسولين صورت مي گردد.
- اگر در طول تزريق دارو قاعدگی رخ داد باید روز دوم عادت ماهانه جهت سونوگرافي مراجعه نمود.
- اما اگر پس از يازده روز تزريق، قاعدگی رخ داد، باید روز 12 برای سونوگرافي مراجعه شود (در صورت مصادف شدن با تعطيلات می توان روز قبل مراجعه نمود).
- پس از انجام سونوگرافي روز دوم قاعدگی، در صورت مناسب بودن آزمايش خون، استفاده از داروي HMG شروع می شود.
- در طي 10 تا 14روز تزريقHMG ، در صورت آمادگي تخمدان ها يعني رسيدن چند فوليکول به حدود 18 تا 20 میلی متر، آمپول HCG تزريق مي شود. باید حدود 36 ساعت پس از تزريق HCG جهت عمل برداشت تخمک (عمل پانکچر یا Picke up) اقدام شود.
- ممکن است پزشک در روز برداشتن تخمک یا زمان انتقال جنین، مکملهای پروژسترون (به صورت قرص، تزریق یا شیاف واژن) را تجویز نماید تا پوشش درونی رحم بیشتر پذیرای لانهگزینی باشد.
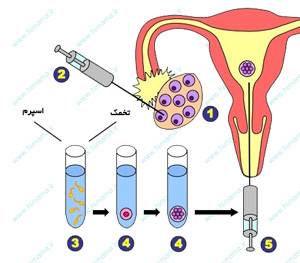 به طور کلی مراحل انجام عمل IVF را میتوان به شش مرحله تقسيم کرد:
به طور کلی مراحل انجام عمل IVF را میتوان به شش مرحله تقسيم کرد:
- مرحله اول: تـحریک تخمدان و بررسی رشد فـولیکول ها
- مرحله دوم: جمع آوری تخمکها (عمل پانکچر یا تخمک کشی)
- مرحله سوم: تهيه و آماده سازی اسپرم
- مرحله چهارم: لقاح و رشد جنين در محيط آزمايشگاه
- مرحله پنجم: انتقال جنين به داخل رحم
- مرحله ششم : مصرف دارو در حین و پس از انتقال جنين
- مرحله هفتم : بررسی وضعیت بارداری انجام تست بارداری
1. تـحریک تخمدان و بـررسی رشد فـولیکول ها
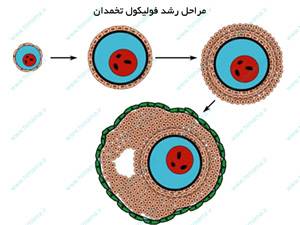 در این مرحله با انجام سونوگرافی، سنجش هورمونی و همچنین هورمون درمانی، تخمدان ها برای رشد چندین تخمك مناسب تحریک می شوند. معمولاً با تجويز داروهای محرک تخمکگذاری در تخمدانهای خانم، تعداد زيادی فوليکول حاوی تخمک رشد میکنند. بطور طبیعی در هر دوره قاعدگی تعدادی از فوليکولهای تخمدان شروع به رشد کرده ولی در مسير رشد فقط يکی از فوليکولها به مرحله بلوغ کامل می رسد که در مرحله تخمکگذاری از تخمدان رها میشود و بقيه تخمک ها در اين مسير تحليل و از بين می روند. اما با مصرف داروهای تجویز شده جهت باروری، تعداد بيشتری از فوليکولهای تخمدان رشد می یابند و به بلوغ نهايی میرسند که باعث فراهم شدن شرایط جهت جمعآوری تعداد تخمک بيشتر می شود.
در این مرحله با انجام سونوگرافی، سنجش هورمونی و همچنین هورمون درمانی، تخمدان ها برای رشد چندین تخمك مناسب تحریک می شوند. معمولاً با تجويز داروهای محرک تخمکگذاری در تخمدانهای خانم، تعداد زيادی فوليکول حاوی تخمک رشد میکنند. بطور طبیعی در هر دوره قاعدگی تعدادی از فوليکولهای تخمدان شروع به رشد کرده ولی در مسير رشد فقط يکی از فوليکولها به مرحله بلوغ کامل می رسد که در مرحله تخمکگذاری از تخمدان رها میشود و بقيه تخمک ها در اين مسير تحليل و از بين می روند. اما با مصرف داروهای تجویز شده جهت باروری، تعداد بيشتری از فوليکولهای تخمدان رشد می یابند و به بلوغ نهايی میرسند که باعث فراهم شدن شرایط جهت جمعآوری تعداد تخمک بيشتر می شود.
با افزايش تعداد تخمکهای جمع آوری شده، تعداد جنينهای به وجود آمده نیز بیشتر می شود که همین امر باعث افزایش شانس باروری می شود.
هورمونهای مختلفی برای تحريک تخمدانها به صورت دارو تجویز میشود تا چندين فوليکول در تخمدان بالغ شوند. فوليکولها کيسههای پر از مايعی در تخمدان هستند که تخمک در آن رشد مییابد و بالغ میشود.
داروهای تحريک تخمکگذاری در پروتکلهای مختلفی به بيماران داده میشود که اين پروتکلها بر اساس سن و وضعيت بيمار متفاوت است اين داروها ممکن است به تنهايی يا در ترکيب باهم استفاده گردند.
معمولاً تحريک تخمدان با استفاده از هورمون تحريککننده فوليکولی (FSH) انجام میشود که به صورت خوراکی و يا تزريقی به بيمار داده میشود.
در بیشتر مواقع داروهای تحريک تخمکگذاری در طی يک دوره ۱۰ روزه داده میشود. داروهايی که جهت تخمکگذاری استفاده میگردد شامل سوپرفکت (یا داروهای دیگر در اين رده مانند لپرون، آنتاگون، ستروتاید)، گنادوتردپين انسانی (HMG)، هورمون محرک فوليکول (FSH)، هورمون آزادکننده گنادوتروپين (GnRH) و گنادوتروپين جفتی انسان (HCG) میباشد. اين داروها ممکن است به تنهايی يا در ترکيب باهم استفاده گردد. از شایع ترین عوارض این دارو ها سر درد, حالت برافروختگی چهره و خشکی واژن است.
داروهای تحريک تخمکگذاری به طور معمول از روز دوم يا سوم دوره قاعدگی بر اساس برنامه درمانی شروع میشود و از روز هشتم با استفاده از سونوگرافی سريال تخمدان (با فاصله یک روز در میان یا روزانه) و آزمايش خون روزانه (استروژن و LH)، فوليکولهای بالغ شناسايی میشوند. در آخر برای رسيدگی کامل تخمک و آزاد شدن آنها، هورمون HCG تزريق میشود. معمولاً تخمکگذاری حدود ۳۶-۳۸ ساعت بعد از تزريق HCG، صورت می گیرد. اين اتفاق به پزشک و تيم تخصصی IVF اجازه میدهد که زمان مناسب جهت کشيدن يا آسپيراسيون تخمک (عمل پانکچر) را تعيين کنند.
2. جمع آوری تخمکها (عمل پانکچر یا تخمک کشی)
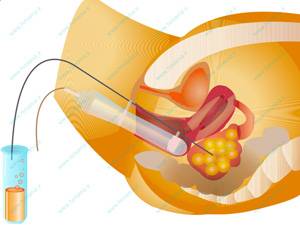
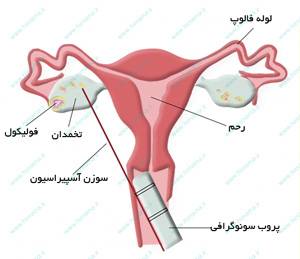 پس از هورمون درمانی، یعنی تحریک مناسب تخمدان ها و تزریق داروی محرک تخمک گذاری(hCG) ، زمان مناسب برای استخراج تخمک ها یا عمل پانکچر از طریق واژن با کمک سونوگرافی است (حدود ۳۶ تا ۳۸ ساعت پس از تزريق). با تحريک تخمکگذاری، به طور معمول تخمدانها به اندازه پرتقال بزرگشده و در نزديکی ديواره واژن قرار میگيرند. اين اتفاق کمک میکند تا پزشک تحت بيهوشی موضعی یا عمومی از طريق ديواره واژن، تخمکها (محتوای فولیکول ها) را از تخمدان جمعآوری نمايد. گرفتن تخمک (عمل پانکچر) تحت کنترل سونوگرافی واژینال و از طريق واژن (مهبل) انجام میشود.
پس از هورمون درمانی، یعنی تحریک مناسب تخمدان ها و تزریق داروی محرک تخمک گذاری(hCG) ، زمان مناسب برای استخراج تخمک ها یا عمل پانکچر از طریق واژن با کمک سونوگرافی است (حدود ۳۶ تا ۳۸ ساعت پس از تزريق). با تحريک تخمکگذاری، به طور معمول تخمدانها به اندازه پرتقال بزرگشده و در نزديکی ديواره واژن قرار میگيرند. اين اتفاق کمک میکند تا پزشک تحت بيهوشی موضعی یا عمومی از طريق ديواره واژن، تخمکها (محتوای فولیکول ها) را از تخمدان جمعآوری نمايد. گرفتن تخمک (عمل پانکچر) تحت کنترل سونوگرافی واژینال و از طريق واژن (مهبل) انجام میشود.
در اين روش، پزشک درحالي که وضعيت تخمدان را از مانیتور سونوگرافی، کنترل می کند، از طریق واژينال با کمک یک سوزن بلند که متصل به دستگاه ساکشن (مکش) است، وارد تخمدان شده و فوليکولها را سوراخ و محتوای آنها که تخمک و مايع فوليکولی است را خارج مینمایند.
در برخی موارد اگر تخمدانها از طریق سونوگرافی واژینال قابل دستیابی نباشند، ممکن است از لاپاروسکوپی برای هدایت سوزن و عمل تخمک کشی استفاده شود. لاپاراسکوپی يک متد جراحی است که به طور رایج با بيهوشی عمومی همراه است. پزشک در اين روش با استفاده از دستگاه لاپاراسکوپ می تواند تخمدانها و لولههای رحمی را مشاهده نماید و مستقيماً از تخمدان، محتوای فوليکولها را با استفاده از دستگاه مکنده (ساکشن)، تخليه نمايد.
مراقبت های پس از عمل برداشتن تخمک
 ممکن است پزشک داروهایی شامل آنتیبیوتیک به منظور پیشگیری از عفونت (به منظور کاهش التهاب در اندامهای تناسلی) تجویز نماید. باید توجه داشت که این داروها دقیقاً به شیوهای که توصیه شدهاند استفاده شوند.
ممکن است پزشک داروهایی شامل آنتیبیوتیک به منظور پیشگیری از عفونت (به منظور کاهش التهاب در اندامهای تناسلی) تجویز نماید. باید توجه داشت که این داروها دقیقاً به شیوهای که توصیه شدهاند استفاده شوند.
باید دقت کرد که در صورت مشاهده هر یک از موارد زیر، با پزشک معالج مشورت شود :
- درد شدید شکمی یا متورم شدن شکم
- حالت تهوع شدید یا استفراغ بیوقفه
- دمای بدن بالاتر از 38 درجه سانتیگراد
- ضعف یا سرگیجه
- مشکل در دفع ادرار یا دفع ادرار دردناک
- خونریزی شدید واژن (خونریزیهای کم، طبیعی است)
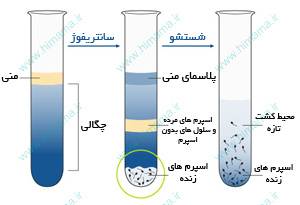 مايع منی شوهر، در همان روز جمعآوری تخمکها، درخواست می شود که پس از تهیه، شستشو و آماده سازی شده و اسپرمهای سالم و بسيار فعال با بالاترین کیفیت و تحرک از آن جدا میشوند.
مايع منی شوهر، در همان روز جمعآوری تخمکها، درخواست می شود که پس از تهیه، شستشو و آماده سازی شده و اسپرمهای سالم و بسيار فعال با بالاترین کیفیت و تحرک از آن جدا میشوند.
برخی از مردان نمی توانند اسپرم کافی را از خود تخلیه نمایند. بنابراین با استفاده از روش های خاصی مقدار اسپرم مورد نظر را از داخل بیضه مرد توسط سوزن تخلیه می کنند.
پيشنهاد می شود برای افزایش بيشترين تعداد اسپرم سالم و متحرك در نمونه مايع مني، مرد حداقل 84 ساعت (حداکثر 5 روز) قبل از زمان خارج كردن سلولهاي جنسي از انزال خودداري كند.
4. لقاح و رشد جنين در محيط آزمايشگاه
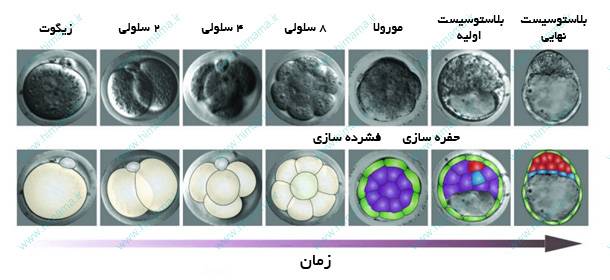 در این مرحله، اسپرم شوهر در کنار تخمک خانم در ظرفی ریخته می شود. معمولا تعداد 150000 اسپرم به ازای هر تخمک (اووسیت) و در صورتی که علت ناباروری مرد باشد، از 500000 اسپرم به ازای هر تخمک استفاده می کنند.
در این مرحله، اسپرم شوهر در کنار تخمک خانم در ظرفی ریخته می شود. معمولا تعداد 150000 اسپرم به ازای هر تخمک (اووسیت) و در صورتی که علت ناباروری مرد باشد، از 500000 اسپرم به ازای هر تخمک استفاده می کنند.
اگر اسپرم سالم و فعال مرد کافی باشد، اسپرمها و تخمکها در مجاورت يکديگر در محيط های کشت جنين در طول شب در انکوباتور CO2 که شرايطی مانند رحم مادر فراهم میکند، در دمای ۳۷ درجه سانتی گراد قرار میگيرند تا اسپرم خودش وارد تخمک شده و آن را بارور کند. حدود 12 تا 18 ساعت پس از انجام لقاح، نتیجه بررسی شده و از باروری و وضعیت مناسب آن اطمینان حاصل می شود.
ولی اگر اسپرم مرد ضعیف بوده و یا مشکل داشته باشد, می توان اسپرم های سالم را با سوزن های بسیار ریز، با کمک میکروسکوپ، به درون تخمک تزریق نمود. (میکرو اینجکشن ICSI)
صبح روز بعد در صورت لقاح برای مدت ۲۴ ساعت ديگر جنينها داخل انکوباتور قرار میگيرند تا به مرحله ۴ تا ۸ سلولی برسند و آماده انتقال به رحم مادر گردند. اگر تخمک ها با موفقیت بارور شده باشند، به طور طبیعی رشد می کنند و پس از 3-2 روز که به شكل توپي از سلولها درميآيند (امبريو يا جنين)، به رحم مادر منتقل می شوند. تشکيل شدن جنين، تعداد و کيفيت آنها بستگی به تعداد و کيفيت تخمک و اسپرم دارد. اگر جنينهاي با کیفیت بيشتري تشكيل شده باشند، آنهایی که انتقال داده نمیشوند را میتوان به روش فریز کردن ذخیره کرد تا در صورت عدم موفقيت اين دوره IVF، در دورههاي بعدي بهكار برده شود.
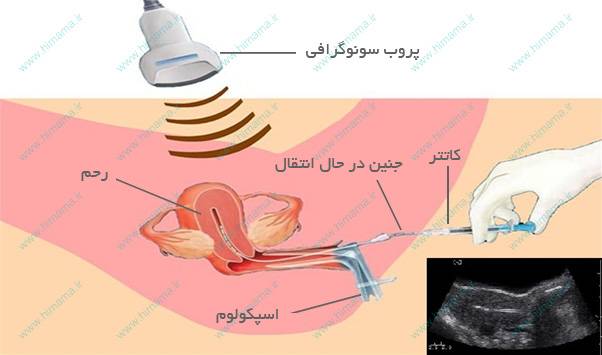
اين مرحله از فرآیند IVF روش پيچيدهای نيست و نیازی هم به بيهوشی ندارد. دو تا سه روز بعد از باروری تخمکها (مرحله امبريو)، جنینهای مناسب برای انتقال به رحم انتخاب میشوند. معمولاً اگر سن مادر کمتر از 40 سال باشد، دو یا سه جنین منتقل میشود؛ ولی اگر سن مادر از 40 سال بیشتر باشد، حداکثر سه جنین قابل استفاده است (مگر در موارد استفاده از تخمکهای اهدایی که متعلق به خانم دیگری است که کمتر از 40 سال سن دارد، که در این حالت حداکثر دو جنین منتقل میشود.)
روش دیگری هم برای انتقال جنین وجود دارد که در آن جنین در روز پنجم و یا ششم باروری (بلاستوسیست) منتقل میشود.
در این مرحله، یک اسپکولوم (Speculum) وارد واژن میشود تا دیوارههای واژن را از یکدیگر جدا نگهدارد، سپس کاتتر (یک لولۀ بلند، باریک و قابل انعطاف) از دهانه رحم (مسير واژينال)، وارد رحم میشود و جنینها از طریق این لوله وارد رحم خواهند شد. اگر درمان موفقيتآميز باشد، جنين در داخل ديواره رحم لانهگزيني کرده و به رشد خود ادامه ميدهد تا نوزاد متولد شود.
در صورتی که به دلایلی این انتقال از راه واژينال ممکن نباشد، بنا به صلاحدید پزشک، انتقال جنين با کمک لاپاراسکوپی انجام می شود که به اين روش ZIFT گفته میشود.
توصيه مي شود طي 3 الي 4 روز بعد از عمل، از انجام فعاليت هاي شديد كه منجر به خستگي مفرط مي شود خودداری شود ولی احتیاجی به استراحت مطلق نیست. بديهي است آرامش روحي و رواني و پرهيز از شرايط پراضطراب مي تواند در موفقيت عمل مؤثر باشد.
اغلب پزشكان حداقل 2 تا 3 هفته پرهيز از مقاربت جنسی را پيشنهاد ميكنند. از نظر تئوريك، انقباضات رحم كه به دنبال اوج لذت جنسي (ارگاسم) رخ ميدهد، ميتواند براي مراحل اول لانهگزيني جنين در رحم مزاحمت ايجاد كند. با اين وجود نزديكي در شب قبل از انتقال جنين توصيه ميشود چرا كه بعضي پزشكان معتقدند اينكار شانس حاملگي را افزايش ميدهد.
عوارض جانبی معمول پس از انتقال جنین عبارتند از:
- جاری شدن مقداری مایع شفاف یا خونی به علت پاک کردن دهانۀ رحم قبل از انتقال جنین (پس از گذشت مدت کوتاهی از عمل)
- تورم پستان و حساسیت هنگام لمس آن
- گرفتگی خفیف عضلات
- گر پس از عمل انتقال جنین
- نفخ خفیف
- یبوست
در صورت داشتن درد متوسط یا شدید باید پزشک را مطلع نمود. پزشک عواملی همچون عفونت، چرخش تخمدان و سندرم تحریک بیش از حد تخمدان را بررسی خواهد کرد.
6. مصرف دارو در حین و پس از انتقال جنين
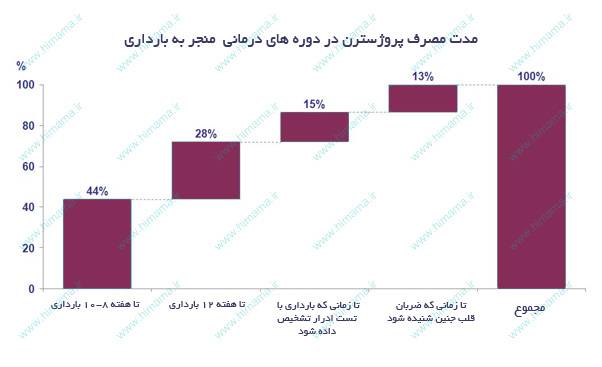 هورمون پروژسترون نقش مهمی در لانه گزينی جنين در رحم و تداوم بارداری دارد. اين هورمون در حالی که باعث استحکام لايههای رحم می شود از طرفی نیز موجب کاهش انقباضات رحمی می گردد. بنابراین استفاده از شياف واژينال پروژسترون و یا تزريق آن با دستور پزشک، بايد به طور منظم در در حين آی وی اف و طول بارداری ادامه يابد.
هورمون پروژسترون نقش مهمی در لانه گزينی جنين در رحم و تداوم بارداری دارد. اين هورمون در حالی که باعث استحکام لايههای رحم می شود از طرفی نیز موجب کاهش انقباضات رحمی می گردد. بنابراین استفاده از شياف واژينال پروژسترون و یا تزريق آن با دستور پزشک، بايد به طور منظم در در حين آی وی اف و طول بارداری ادامه يابد.
در دوره درمانی IVF، به چند دليل توليد پروژسترون در يک خانم به طور طبيعی کاهش می يابد.
- ممکن است داروهایی که برای جلوگيری از تخمک گذاری زودتر از موعد تجویز می شوند، توليد پروسترون را به نسبت تخمک های جمع آوری شده کاهش دهند.
- معمولاٌ در حین جمع آوری تخمک ها، تعداد زيادی از سلول های توليد کننده پروژسترون نيز جدا شده و از تخمدان خارج می گردند
بنابراین خانم های تحت درمان لقاح خارج رحمی" آی وی اف" برای اطمينان بيشتر از آمادگی اندومتر برای لانه گزينی، مصرف پروژسترون را در زمان بين تخمک کشی وانتقال جنين شروع می کنند. زمانی که تست باداری مثبت شد درمان پروژسترونی تا سه ماهه اول بارداری (بین هفته 10 تا 12) ادامه می یابد. معمولاً پروژسترون به صورت واژينالی تجويز می گردد .
اما بعد از انجام دومين تست بارداری، در صورتی که اطمينان کامل از عدم وقوع حاملگی حاصل شد، مصرف پروژسترون با دستور پزشک قطع می شود.
بارداری پس از لقاح در لولهی آزمايش همانند بارداری معمولی پيش می رود. اما معمولاً مادرانی که با استفاده از این روش باردار شده اند، ممکن است احساس نگرانی بيشتری داشته باشند. هر سال بيش از يک ميليون نوزاد در جهان به روش لقاح خارج رحمی پديد میآيند که تحقیقات گوناگون بیانگر این مطلب بوده که مادران و نوزادان هيچ مشکل جدی ندارند.
7. بررسی وضعیت بارداری انجام تست بارداری
 حدود 10 تا 14 روز بعد از انتقال جنین باید آزمایش خون بررسی بارداری انجام شود. در این آزمایش، میزان هورمون HCG حاصل از جنین در خون مادر سنجیده خواهد شد. دو هفته پس از اولین تست حاملگی مثبت، جهت تعیین وضعیت بارداری، سونوگرافی انجام می شود.
حدود 10 تا 14 روز بعد از انتقال جنین باید آزمایش خون بررسی بارداری انجام شود. در این آزمایش، میزان هورمون HCG حاصل از جنین در خون مادر سنجیده خواهد شد. دو هفته پس از اولین تست حاملگی مثبت، جهت تعیین وضعیت بارداری، سونوگرافی انجام می شود.

- پرهيز از مصرف سيگار، قهوه، الكل و داروها
- اجتناب از فعاليتهاي شديد و كارهای سنگين خانه (حتي كار با جاروبرقي)
- خودداري از داشتن رابطۀ جنسی (مقاربت و ارگاسم) تا زمان شنیدن ضربان قلب جنین در سونوگرافی
- استفاده نكردن از حمام آفتاب، سوناي گرم، وان آب داغ و جكوزي
- خودداري از انجام فعاليتهاي ورزشي چون دویدن، شنا، اسبسواري، ایروبیک یا تنیس
- خودداري از بلند كردن وسايل سنگين
- عدم استفاده از دوش واژینال یا تامپون
- آرامش روحي و رواني و پرهيز از شرايط پراضطراب جهت افزایش موفقيت عمل
بعد از 24 ساعت استراحت میتوان سر کار رفت و پس از دو تا سه روز بعد از عمل نیز، رفتن به مسافرت بلامانع است.
ممکن است برخی از پزشکان بعد از انتقال جنین، استراحت مطلق تجویز کنند؛ اما باید دانست که فعالیت فیزیکی اثری بر احتمال باردار شدن ندارد و بیماران باید تا جایی که ممکن است به زندگی عادی خود بازگردند. بسیاری از خانمها نگران این موضوع هستند که مثلاً با عطسه کردن یا سرفه جنین آنها دفع شود، اما باید توجه داشت که این اتفاق از لحاظ فیزیکی غیر ممکن است و اگر جنین در حال چسبیدن به دیوارۀ رحم باشد، رخدادهایی از این قبیل تاثیری روی روند آن نخواهد گذاشت.
- در برخی مواقع لکه بينی يا خونريزی خفيفی طی يک تا دو روز بعد از عمل تخمک کشی ديده می شود (خونريزي از تخمدان ها به دليل بكارگيري سوزن براي جمع آوري تخمك ها و یا ایجاد خراش و سوزش رحم و سرويكس در زمان انتقال) . اگر خونريزی به رنگ قرمز روشن و يا شديد باشد بايد سريعاً با پزشک مشورت نمود.
- ممکن است احساس درد در ناحيهی شکم پس از انجام عمل تخمک کشی (پانکچر) وجود داشته باشد که در صورتی که با مصرف مسکن برطرف نگردد بايد با پزشک مشورت گردد.
- تا یک روز پس از انجام عمل پانکچر (تخمک کشی) ممکن است بيمار دچار تهوع يا سرگيجهی کمی شود که معمولاً از عوارض داروهای بيهوشی است. اگر اين حالت ادامه یابد با پزشک مشورت کرد.
- ممکن است در موارد نادری، تحريک بيش از حد تخمدان (هيپراستيموليشن (OHSS صورت گیرد که نتیجه پاسخ بيش از حد تخمدانها به داروهای باروری است، بنابراین باید بيمار به علائم اين پديده توجه داشته باشد. اين علائم میتواند شامل بزرگ شدن شديد تخمدان، درد زير شکم، تهوع و استفراغ، اتساع شکم و افزايش وزن به دليل ورم (اِدِم) باشد. در صورت بروز اين نشانه ها، فرد بايد حدود ۸ ليوان آب در روز بنوشد و بلافاصله با کارشناسان مرکز ناباروری تماس بگيرد. البته در جريان مصرف داروها چندین بار سونوگرافی انجام میشود تا پزشکان روند رشد فوليکولها را پی گيری کنند و اگر نشانههايی از بروز نشانگان تحريکپذيری بيش از اندازهی تخمدانها را مشاهده نمودند، مقدار مصرف داروها را کاهش می دهند. اين پديده گرچه بسيار ناشایع است ولی در صورت بروز میتواند برای بيمار بسيار خطرناک باشد و با لخته شدن خون در عروق به مغز و ريهها آسيب برساند.
- خطر بارداری در لولههای فالوپ به جای رحم نيز وجود دارد. این مشکل که بارداری خارج از رحم نام دارد، اگر به موقع تشخيص داده نشود، میتواند خطرهايی به همراه داشته باشد. از اين رو، پس از مثبت شدن تست بارداری از مادر میخواهند که دو هفتهی بعد به سونوگرافی برود تا از اين راه از سلامت بارداری و قرارگیری صحیح جنين درون رحم مادر، آگاه شوند.
- در روش IVF مانند سایر روش های کمک باروری (ART) ، احتمال حاملگی چندقلويی وجود دارد. زیرا در فرايند انتقال جنين، به منظور بالابردن شانس لانه گزيني و حاملگي ممكن است چندين جنين را منتقل كنند؛ بنابراین خطر بارداری چند قلويي در اين حاملگي ها بيشتر از حاملگي معمولي است. چندقلوزايی عاملی نامطلوب است زيرا خطر زايمان زودرس و مرگ و مير را در جنينها افزايش میدهد.
 تمامی مراکز درمان ناباروری و نازايی اميدوارند که همهی زوجهايی که لقاح خارج رحمی انجام میدهند با موفقيت و سلامتی بچهدار شوند. اما با وجود زمان بر، پر هزینه و تا حدودی تهاجمی بودن این روش، ميزان موفقيت اين درمان در پيشرفتهترين مراکز جهان نيز به عوامل گوناگونی از جمله موارد زیر بستگی بسیاری دارد:
تمامی مراکز درمان ناباروری و نازايی اميدوارند که همهی زوجهايی که لقاح خارج رحمی انجام میدهند با موفقيت و سلامتی بچهدار شوند. اما با وجود زمان بر، پر هزینه و تا حدودی تهاجمی بودن این روش، ميزان موفقيت اين درمان در پيشرفتهترين مراکز جهان نيز به عوامل گوناگونی از جمله موارد زیر بستگی بسیاری دارد:
سن مادر : به طور معمول هر چه سن مادر کمتر باشد، احتمال باردار شدن و داشتن یک نوزاد سالم به روش IVF و با استفاده از تخمکهای خود مادر، بیشتر میشود. با توجه به نتایج منتشر شده توسط انجمن ART، شانس تقریبی تولد یک نوزاد زنده پس از IVF به صورت زیر است:
- 43-41 درصد برای خانم های زیر 35 سال
- 36-33 درصد برای خانم های بین 35 تا 37 سال
- 27-23 درصد برای خانم های بین 38 تا 40 سال
- 18-13 درصد برای خانم های بالاتر از 40 سال
وضعیت جنین : احتمال تولد نوزاد زنده با استفاده از رویان(جنین) تازه کمی بیشتر از استفاده از جنین منجمد است. البته به نظر نمیرسد که استفاده از اسپرم تازه یا منجمد شده، تأثیری در میزان موفقیت داشته است.
علت ناباروری : ذخیره طبیعی و مناسب تخمکها در خانم، باعث افزایش احتمال باردار شدن می شود. معمولاً خانم هایی که اندومتریوز دارند، شانس کمتری در باردار شدن با استفاده از IVF دارند.
 سابقه باروری : در خانم هایی که سابقه بارداری و زایمان دارند، احتمال بارداری با استفاده از روش IVF بیشتر است؛ همچنین میزان موفقیت در خانم هایی که قبلاً چند بار در سیکل درمانی IVF قرار گرفته و باردار نشدهاند، کمتر است.
سابقه باروری : در خانم هایی که سابقه بارداری و زایمان دارند، احتمال بارداری با استفاده از روش IVF بیشتر است؛ همچنین میزان موفقیت در خانم هایی که قبلاً چند بار در سیکل درمانی IVF قرار گرفته و باردار نشدهاند، کمتر است.
عوامل مربوط به شیوه زندگی : استعمال سیگار میتواند احتمال موفقیت بارداری یک خانم با استفاده از IVF را تا 50 درصد کاهش دهد. همچنین استفاده از الکل، کافئین بیش از حد و داروهای خاص نیز میتواند مضر باشد.
کیفیت اسپرم شوهر : نتایج آنالیز اسپرم در نتایج IVF نیز تأثیر زیادی دارد. از فاکتورهای اصلی در باروری تخمک به روش IVF، حرکت مناسب اسپرم برای لقاح است اما کیفیت جنینهای حاصل، به وضعیت مورفولوژی اسپرم مرتبط میباشد. وجود حداقل 5 میلیون اسپرم متحرک با شکل نرمال (مورفولوژی طبیعی) برای موفقیت نتایج IVF ضروری است.
نکته: در افرادی که تعداد اسپرم متحرک، کمتر از 5 میلیون بوده و یا مورفولوژی نُرمال اسپرمها کمتر از 4 درصد باشد، روش IVF کارایی چندانی نداشته و توصیه به ارجاع این بیماران برای درمان با روش ICSI میشود.
عدم موفقیت IVF و موارد شکست مکرر
یکی از مشکلات اجتنابناپذیر در درمان ناباروری، عدم موفقیت در IVF است. بدین معنی که فرد نابارور، چندین دوره از IVF را انجام می دهد، اما کاشت جنین ها به طور متوالی و به دلایل نامعلوم با عدم موفقیت همراه می شود.
یک دلیل متداول برای عدم موفقیت IVF پاسخ ضعیف تخمدانی یا کم بودن تعداد تخمکها و رویانهای خانم است.
راهکار: معمولاٌ برای این افراد یا از تخمکگذاری تهاجهی با دوز بالای داروی HMG جهت ایجاد تخمکهای بیشتر استفاده می شود و یا جنین را به صورت مستقیم به داخل لوله فالوپ با استفاده از لاپاروسکوپی (روش ZIFT) منتقل میکنند.
موفقیتآمیز بودن کاشت جنین، به سلامت جنین بستگی دارد بنابراین یکی از دلایل عدم موفقیت کاشت جنینها، مناسب نبودن کیفیت و یا غیر طبیعی بودن آنها از لحاظ کروموزومی است. پژوهش ها نشان دادهاند که بروز ناهنجاریهای کروموزومی حتی در جنین هایی با ظاهر سالم، حدود 50 درصد است.
راهکار: رشد رویانها تا مرحله بلاستوسیست (به جای انتقال آنها در روز دوم یا سوم) بهترین راه برای اطمینان از مناسب بودن رویانها است. اگر رویانها در محیط آزمایشگاه و در انکوباتور نتوانند تا مرحله بلاستوسیست رشد کنند به این معنی است که مشکلِ کاشتهای ناموفقِ پیدرپی با احتمال نسبتاً بالایی مربوط به رویان است. در بیمارانی که سیکلهای IVF / میکرواینجکشن ناموفق به دلیل انتقال رویان در روز دوم یا سوم باشد استفاده از این روش بسیار کارآمد خواهد بود.
علت دیگر شکست در کاشت جنین، مشکل آندومتر در پذیرش جنین است. در موارد شکست مکرر در IVF ، در مواقعی که بیش از سه بار انتقال جنین با کیفیت مناسب انجام شده باشد ولی بارداری صورت نگرفته باشد، معمولاً عوامل مؤثر در لانه گزینی بررسی می شوند. در برخی موارد دلایل سقط مکرر و دلایل شکست لانه گزینی در IVF یکسان است. بسیاری از عوامل پاتولوژیک مانند اختلالات مخاط رحم با هیستروسکوپی بررسی می شود. عوامل ایمینولوژیک و مولکولی مؤثر در لانه گزینی نیز در بررسی های گسترده ای که با نام شکست مکرر در لانه گزینی پس از IVF تعریف می شود، انجام می گردد. در مواردی که علت عدم لانه گزینی، اختلالات ایمینولوژی و ترومبوفیلیا باشد با راهکارهای درمانی می توان میزان لانه گزینی را افزایش داد.
راهکار: در بسیاری از موارد، علت عدم لانه گزینی، اختلال کروموزومی در جنین ها می باشد. با توجه به امکان انجام PGD، می توان با این روش جنین های نرمال را انتخاب و منتقل کرد.
 در روز انتقال جنین، در صورتی که تعداد جنین های تشکيل يافته بیشتر از تعداد مورد نیاز برای انتقال باشد و همچنین کیفیت مناسبی برای فریز داشته باشند و يا در موارد خاصی که خطر تحريک بيش از حد تخمدان یا خونريزی واژينال در هنگام انتقال يا قبل از آن وجود داشته باشد و يا ضايعاتی مانند پوليپ و ميوم در رحم باشد که عمل انتقال را دچار مشکل نمايد، آن گاه به تشخيص متخصص زنان و جنين شناس، تعدادی از جنينها با رضايت زوجين فريز میشوند تا در صورت عدم بارداری و نياز به تکرار سيکل درمانی برای بار ديگر (حداقل ۳ ماه بعد) و یا تمایل به بارداري بعدي، جهت تکرار IVF ، تعدادی از جنينهای منجمد شده از حالت انجماد خارج شده و به رحم مادر انتقال داده شود. در نتیجه در دورههای بعدی IVF، پروسهی تحريک تخمدان و جمع آوری تخمکها حذف خواهد شد.
در روز انتقال جنین، در صورتی که تعداد جنین های تشکيل يافته بیشتر از تعداد مورد نیاز برای انتقال باشد و همچنین کیفیت مناسبی برای فریز داشته باشند و يا در موارد خاصی که خطر تحريک بيش از حد تخمدان یا خونريزی واژينال در هنگام انتقال يا قبل از آن وجود داشته باشد و يا ضايعاتی مانند پوليپ و ميوم در رحم باشد که عمل انتقال را دچار مشکل نمايد، آن گاه به تشخيص متخصص زنان و جنين شناس، تعدادی از جنينها با رضايت زوجين فريز میشوند تا در صورت عدم بارداری و نياز به تکرار سيکل درمانی برای بار ديگر (حداقل ۳ ماه بعد) و یا تمایل به بارداري بعدي، جهت تکرار IVF ، تعدادی از جنينهای منجمد شده از حالت انجماد خارج شده و به رحم مادر انتقال داده شود. در نتیجه در دورههای بعدی IVF، پروسهی تحريک تخمدان و جمع آوری تخمکها حذف خواهد شد.
البته مواردی نیز وجود دارد که به صلاحدید پزشک متخصص زنان و با توجه به پروفایل هورمونی بیمار و یا آمادگی رحم، کل جنین ها فریز شده (یعنی انتقال جنین در همان دوره انجام نمی شود) و در سیکل بعدی خانم، جنین به رحم او منتقل می شود.
امکان نگهداری جنین ها، در بانک انجماد جنین برای سال ها وجود دارد. در صورت نیاز و تقاضا برای انجام مجدد IVF، خانم در سیکل درمانی انتقال جنین قرار می گیرد و با سونوگرافی های پیاپی و نظر متخصص زنان، روز انتقال جنین مشخص و جنین ها از حالت انجماد خارج می شوند و با استفاده از محیط کشت خاص، ذوب شده و جنین های با کیفیت مناسب برای انتقال انتخاب می شود.