روش های درمان ناباروری
پس از انجام اقدامات تشخیصی، جمع آوری نتایج آزمایشات و بررسی های به عمل آمده و تشخیص علل ناباروری، متخصصین زنان و زایمان، آندرولوژیست و جنین شناس در یک جلسه نتایج بررسی های انجام شده بر روی زوج را مورد بررسی و تجزیه و تحلیل قرار داده و روش های درمانی مؤثر را برای زوجین پیشنهاد و فواید و معایب آن ها را به طور کامل شرح می دهند. در پایان تصمیم نهایی توسط زوجین و با راهنمایی گروه متخصص گرفته خواهد شد. واضح است که هر زوج بر اساس علت ناباروری، درمان مخصوص خود را خواهد داشت. در زیر به راه های درمانی مختلف اشاره خواهد شد.

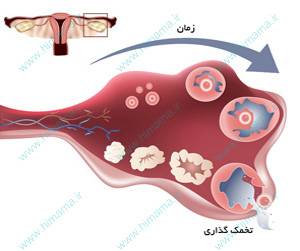 تحريک تخمک گذاری نوعی درمان دارويي است که در خانم هایی که تخمک گذاری منظمی ندارند و یا دچار اختلال تخمک گذاری، تنبلي تخمدان یا بیماری پلی کیستیک تخمدان (PCO) مي باشند، بکار برده می شود و اغلب به منظور افزايش تعداد و کيفيت تخمک جهت افزايش شانس باروري و ميزان موفقيت درمان روش هاي کمک بارروري (ART)، انجام مي شود. داروهايي که براي اين منظور مورد استفاده قرار مي گيرد تحت عنوان داروهاي محرک تخمک گذاري ناميده ميشوند که با استفاده از اين داروها ميتوان تعداد و کيفيت تخمک ها را افزایش داد. پس از حصول تخمک یا تخمک های مناسب، به زوجین توصیه می شود كه در زمان های خاص و يك روز در ميان نزديكي نمايند.
تحريک تخمک گذاری نوعی درمان دارويي است که در خانم هایی که تخمک گذاری منظمی ندارند و یا دچار اختلال تخمک گذاری، تنبلي تخمدان یا بیماری پلی کیستیک تخمدان (PCO) مي باشند، بکار برده می شود و اغلب به منظور افزايش تعداد و کيفيت تخمک جهت افزايش شانس باروري و ميزان موفقيت درمان روش هاي کمک بارروري (ART)، انجام مي شود. داروهايي که براي اين منظور مورد استفاده قرار مي گيرد تحت عنوان داروهاي محرک تخمک گذاري ناميده ميشوند که با استفاده از اين داروها ميتوان تعداد و کيفيت تخمک ها را افزایش داد. پس از حصول تخمک یا تخمک های مناسب، به زوجین توصیه می شود كه در زمان های خاص و يك روز در ميان نزديكي نمايند.
تقريباً در 25-15 درصد از موارد ناباروري اختلال عمل تخمک گذاری ديده می شود و در مواردی که تنها دلیل ناباروري باشد جواب به درمان بسيار رضايتبخش است. عملاً درمان موفقيتآميز در اين افراد به بررسي دقيق و کشف علت اصولي عدم تخمک گذاری بستگي دارد.
به طور رایج، در موارد استفاده از روش هاي کمک باروري (ART)، يکي از اقداماتي که در ابتدا انجام می شود، تحريک تخمکگذاري جهت به دست آوردن تعداد مناسب تخمک با کيفيت بالا می باشد. هرچند در زنان با عملکرد مناسب و طبيعي تخمدان، مي توان جهت تهيه تخمک از سيکل طبيعي نيز استفاده کرد، ولي از آنجاييکه اين درمان ها مستلزم صرف وقت و هزينه مي باشند، ترجيح داده مي شود براي افزايش شانس باروري از تحريک کنترلشده تخمدان استفاده شود. براي تحريک تخمک گذاری در روش هاي ART درماني (مانند IVF, ICSI و غیره)، بهتر است که در کنار به دست آوردن تعداد مناسب تخمک، تا جای ممکن، از تحريک بيش از حد تخمدان نيز جهت پیشگیری از خطرات احتمالی، اجتناب شود. بنابراين قبل از هر درماني بايستي فرد به طور دقيق مورد بررسي قرار بگيرد. براي اين منظور پزشک علاوه بر معاينات باليني دقيق، آزمايشهاي لازم را نيز درخواست مي دهد تا بر اساس نتايج آزمايشها، مناسبترين رژيم درماني جهت تحريک تخمک گذاری و شروع درمان را انتخاب نمايد.ادامه مطلب ...
 تلقیح داخل رحمی (IUI) که عملی نسبتا ساده و بدون درد است، شامل قرار دادن اسپرم مرد درون رحم زن برای تسهیل باروری میباشد. در این روش درمانی که لازمه انجام آن اطمینان از وجود لوله های سالم خانم است، عمل دریافت تخمک از زن انجام نمیگیرد و عمل تخمکگذاری و باروری آن مشابه روش طبیعی انجام میشود. بنابراین تلقیح داخل رحمی به عنوان یکی از روشهای کمک باروری (ART) در نظر گرفته نمیشود.
تلقیح داخل رحمی (IUI) که عملی نسبتا ساده و بدون درد است، شامل قرار دادن اسپرم مرد درون رحم زن برای تسهیل باروری میباشد. در این روش درمانی که لازمه انجام آن اطمینان از وجود لوله های سالم خانم است، عمل دریافت تخمک از زن انجام نمیگیرد و عمل تخمکگذاری و باروری آن مشابه روش طبیعی انجام میشود. بنابراین تلقیح داخل رحمی به عنوان یکی از روشهای کمک باروری (ART) در نظر گرفته نمیشود.
تلقیح داخل رحمی یک روش درمان ناباروری است که اغلب توسط زوجهای جوان که طی مدت حداقل یک سال سعی در بچهدار شدن داشتهاند، انتخاب میشود. هدف از IUI، افزایش تعداد اسپرمهایی است که به لولههای فالوپ محل باروری تخمک میرسند و به این ترتیب احتمال باروری را بالا میبرند.
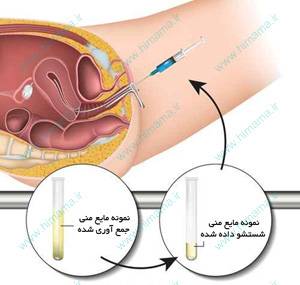
در IUI از دستگاه سونوگرافی (اولتراسوند) برای تعیین اندازۀ فولیکولهای در حال رشد حاوی تخمک استفاده میشود. پس از رشد کامل فولیکولها و رسیدن تخمکها به مراحل بلوغی مناسب، هورمون HCG نیز برای تحریک آزاد شدن تخمکها از فولیکولها به کار میرود.
همچنین نمونۀ مایع منی برای جدا کردن اسپرمهای نُرمال و متحرک از آن، در آزمایشگاه شستشو داده میشود. پس از آماده سازی و كيفيت بخشي اسپرم در آزمایشگاه، مایع منی توسط یک کاتتر (لوله ظریف قابل ارتجاع) از طریق واژن (دهانه رحم) به درون رحم تزریق مستقیم میشود. این فرآیند، تعداد سلولهای اسپرم که در رحم قرار میگیرند را به مقدار بیشنیه میرساند و به این ترتیب احتمال بارداری را افزایش میدهد. در آمیزش طبیعی حدود 10 درصد از کل اسپرم های انزالی از واژن به گردن رحم می رسند و با عمل IUI تعداد بیشتری از اسپرم های با کیفیت مناسب به داخل رحم راه می یابند. ادامه مطلب ...
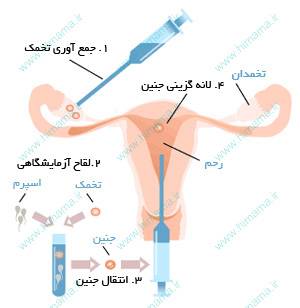 روشIVF، با سابقهترین شکل از روشهای کمک باروری (ART) است که پس از تحریک تخمدان ها و تخمک گذاری، تخمکها و اسپرم دریافت و لقاح در خارج از رحم انجام شده و پس از تشکیل جنین در محیط آزمایشگاه، جنین به داخل رحم منتقل می شود.
روشIVF، با سابقهترین شکل از روشهای کمک باروری (ART) است که پس از تحریک تخمدان ها و تخمک گذاری، تخمکها و اسپرم دریافت و لقاح در خارج از رحم انجام شده و پس از تشکیل جنین در محیط آزمایشگاه، جنین به داخل رحم منتقل می شود.
IVF یا لقاح مصنوعی برای اولین بار در دنیا در سال ۱۹۷۸ در انگلستان توسط دکتر رابرت ادواردز انجام شد که جایزه نوبل فیزیولوژی و پزشکی را در سال ۲۰۱۰ برای وی به ارمغان آورد. لوئیزی براون، کودک حاصل از این لقاح در ۲۵ ژوئیه ۱۹۷۸ به دنیا آمد.
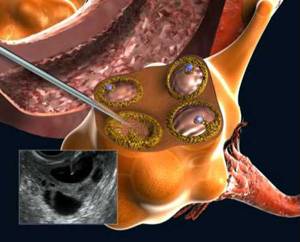
معمولاً در مواردی که شرایط رسیدن اسپرم به تخمک در رحم فراهم نباشد مانند انسداد لوله های رحمی و چسبندگی لگنی و یا تعداد کم و تحرک پایین اسپرم، از این روش برای لقاح استفاده می شود. همچنین در مواردی که سایر درمان های ساده تر از قبیل تحریک تخمک گذاری و یا عمل IUI (تلقیح داخل رحمی) ناموفق باشد، زوجین کاندید عملIVF می شوند. در طول یک سیکلIVF، تخمکهای بالغ از تخمدانها برداشته شده و در محیط آزمایشگاهی در مجاورت با اسپرم شوهر قرار داده میشود تا باروری تخمک و عمل لقاح انجام شود. سپس تخم بارور شده در شرایط مناسب کشت داده شده و پس از انجام تقسیمات جنینی در رحم مادر قرار داده میشود. بر حسب مراحل تکاملی جنین و شرایط رحم مادر، جنین در روز 3-2 یا 6-5 پس از تخمک گیری، به رحم منتقل میگردد.
- موارد كاربرد IVF
- اقدامات درمانی
- مراحل IVF
- مراقبت های پس از IVF
- عوارض و خطرات عمل IVF
- میزان موفقيت IVF
- عدم موفقیت IVF و موارد شکست مکرر
- فريز جنين
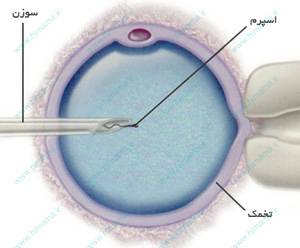 میکرواینجکشن تکنيکی است که با استفاده از روش هاى پيشرفته، یک اسپرم را به طور مستقیم داخل تخمک تزریق می نمایند و برای مدت معینی در دستگاه انکوباتور کشت داده تا به دنبال آن لقاح، تقسیم سلولی و تشکیل جنین صورت گیرد. تزریق اسپرم درون سیتوپلاسم بر این نکته تأکید دارد که تا زمانی که اسپرم وجود داشته باشد، حتی به تعداد بسیارکم، باروری امکانپذیر است. به طور کلی این روش در مواردی استفاده می شود كه اسپرم مرد از نظر تعداد، تحرك و يا شكل، كيفيت لازم را نداشته باشد و یا چندين مورد عمل IVF انجام شده باشد و به نتيجه نرسيده باشد. البته این فرآیند بدان معنی نیست که میکرواینجکشن تضمینی برای بارداری ایجاد میکند اما این روش، شروع فرآیند پیچیده باروری را آسان تر خواهد کرد.
میکرواینجکشن تکنيکی است که با استفاده از روش هاى پيشرفته، یک اسپرم را به طور مستقیم داخل تخمک تزریق می نمایند و برای مدت معینی در دستگاه انکوباتور کشت داده تا به دنبال آن لقاح، تقسیم سلولی و تشکیل جنین صورت گیرد. تزریق اسپرم درون سیتوپلاسم بر این نکته تأکید دارد که تا زمانی که اسپرم وجود داشته باشد، حتی به تعداد بسیارکم، باروری امکانپذیر است. به طور کلی این روش در مواردی استفاده می شود كه اسپرم مرد از نظر تعداد، تحرك و يا شكل، كيفيت لازم را نداشته باشد و یا چندين مورد عمل IVF انجام شده باشد و به نتيجه نرسيده باشد. البته این فرآیند بدان معنی نیست که میکرواینجکشن تضمینی برای بارداری ایجاد میکند اما این روش، شروع فرآیند پیچیده باروری را آسان تر خواهد کرد.
مراحل میکرواینجکشن
مراحل این روش کاملاً مشابه مراحل IVF است؛ اما به جای اینکه بارور شدن تخمک در ظرف آزمایشگاهی انجام گیرد، متخصص جنینشناس اسپرمهای متحرک با شکل نرمال را از نمونه مایع منی استخراج کرده و به طور مستقیم در هر تخمک یک اسپرم تزریق میکند. یعنی مراحل تحریک تخمدان، جمع آوری تخمک و تهیه اسپرم صورت می گیرد و فقط در مرحله چهارم برخلاف آی وی اف که اسپرم شوهر در کنار تخمک خانم در ظرفی کنار هم ریخته می شود تا اسپرم خودش وارد تخمک شده و آن را بارور کند؛ در روش میکرواینجکشن، اسپرم به داخل تخمك تزريق شده و در پی آن لقاح انجام می گیرد. در اين روش، جنين شناس با استفاده از ميكروسكوپي با بزرگنمايي بالا قادر به تمايز اسپرم هاي طبيعي از غير طبيعي بوده که پس از بي حركت كردن اسپرم، به وسيله سوزني بسيار نازك آن را به داخل تخمك تزريق مي نمايد و به دنبال آن لقاح، تقسیم سلولی و تشکیل جنین صورت می گیرد. براي بارور نمودن تخمك با اين روش، نیازی به استفاده از تعداد زيادی اسپرم نبوده و براي هر تخمك، يك اسپرم تزريق مي گردد. پس از تشکیل جنین، انتقال جنین به داخل رحم و سایر مراحل مانند روش IVF انجام می شود. ادامه مطلب ...
 یکی از مواردي كه در مطالعات بررسی علـل نازایی، به عنوان یکی از اصلی ترین دلایل نازایی شناخته شده است، عارضه تخمدان هاي پلي كيستيك می باشد. سـندرم تخمدان پلي كيـستيک(PCOS) ، شايع ترين علـت عـدم تخمـك گذاري زنان است كه هنـوز علت خاص و معيني براي آن شناسايي نشده است. زنان مبــتلا به این سندرم، درصد قابل توجهي از مبتلايان به ناباروري را شامل مي شوند که يكي از مشكلات اين افراد عدم تخمك گذاري مزمن مي باشد.
یکی از مواردي كه در مطالعات بررسی علـل نازایی، به عنوان یکی از اصلی ترین دلایل نازایی شناخته شده است، عارضه تخمدان هاي پلي كيستيك می باشد. سـندرم تخمدان پلي كيـستيک(PCOS) ، شايع ترين علـت عـدم تخمـك گذاري زنان است كه هنـوز علت خاص و معيني براي آن شناسايي نشده است. زنان مبــتلا به این سندرم، درصد قابل توجهي از مبتلايان به ناباروري را شامل مي شوند که يكي از مشكلات اين افراد عدم تخمك گذاري مزمن مي باشد.
در روش هاي رايج فعلي براي درمـان ايـن افـراد از تحريـك تخمـك گـــذاري (به طور معمول با تجویز کلـوميفن ســـيترات و گونــادوتروپين هــا) اســتفاده مــي شــود. با توجه به تحريك پذيري شديد تخمـدان هـاي ايـن افـراد نـسبت بـه استفاده از اين داروها، ممکن است خطراتي را براي فرد به دنبال داشته باشد که از جمله مي توان بـه خطـر بـروز سـندرم تحریك بـيش از حـد تخمـدان (OHSS) و آسيت (تجمع مايع در حفره شكمی) اشاره نمود .
یکی از روش های درماني جديدي که براي حل اين مشكل پيشنهاد شده است، بــالغ ســازي تخمــك در شــرايط آزمايشگاهي(IVM) است.
در ايـن روش بـه جـاي تلاش در جهت رشد فوليكول ها در بدن تا 20-18 ميلي متر (مرحله متافـاز II)، با كمك سوزن مخصوص و با استفاده از سونوگرافي واژينال، تخمك هاي نابالغ به قطر10-2میلی متر تخليه شده، سـپس تخمـك هـاي نابالغ بدسـت آمـده در شرايط آزمايشگاه تـا مرحلـه بلـوغ كـشت و نگهـداري مي شوند.
در حقیقت روش IVM نیز مانند IVFاست، یعنی تخمکها جمعآوری و با اسپرم تلقیح داده می شوند (معمولاً با استفاده از روش میکرواینجکشن زیرا نتایج نشان می دهد که میزان لقاح با استفاده از ICSI نسبت به IVF در این روش بیشتر است)، کشت داده می شوند تا جنین تشکیل گردد و عمل انتقال جنین به رحم انجام شود؛ اما تفاوت این دو روش در این است که عمل تخمک کشی در IVMزمانی انجام میگیرد که تخمکها هنوز بالغ نیستند؛ به این معنی که نیازی نیست مشابه روش IVF، زن پیش از جمعآوری تخمکها دارو مصرف کند تا تخمکها بالغ شوند. یعنی پس از عمل پانکچر و استخراج تخمک های نابالغ، روند بالغ سازي آنها به جاي بدن در شرايط آزمايشگاهي و با اسـتفاده از محيط كشت شامل تركيبات مورد نياز بلوغ تخمك (حاوی مواد مغذی و هورمونهای مورد نیاز) و قرارگیری در انکوباتور به مدت یک تا دو روز انجام می شود؛ سپس سایر مراحل مانند IVF به ترتیب صورت می گیرد.ادامه مطلب ...
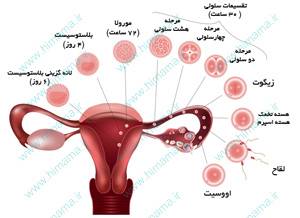 به طور معمول انتقال جنين در روش هاي کمک باروري (لقاح خارج رحمی)، دو روز بعد از گرفتن تخمک (اووسيت) یعنی در مرحله امبریو یا زمانی که جنين در مرحله 2 يا 4 سلولي به سر مي برد، صورت مي گيرد که در واقع زمانی است که به طور طبيعي تخمک پس از لقاح به رحم مي رسد و شرايط محيطي مناسبي براي بقاي جنين در رحم وجود دارد. اما در شرایطی می توان با توجه به تعداد تخمک های لقاح یافته، شرایط و سابقه بیمار و صلاحدید متخصص جنین شناسی، به منظور انتخاب جنین بهتر با رشد و کیفیت مناسب و بهبود کیفیت لانه گزینی جنین، کشت جنین ها و انتقال آن ها را تا روز سوم و یا مرحله بلاستوسیست ادامه داد؛ زیرا انجام موفقیتآمیز بارداری مستلزم اتصال بلاستوسیت به دیواره رحم میباشد.
به طور معمول انتقال جنين در روش هاي کمک باروري (لقاح خارج رحمی)، دو روز بعد از گرفتن تخمک (اووسيت) یعنی در مرحله امبریو یا زمانی که جنين در مرحله 2 يا 4 سلولي به سر مي برد، صورت مي گيرد که در واقع زمانی است که به طور طبيعي تخمک پس از لقاح به رحم مي رسد و شرايط محيطي مناسبي براي بقاي جنين در رحم وجود دارد. اما در شرایطی می توان با توجه به تعداد تخمک های لقاح یافته، شرایط و سابقه بیمار و صلاحدید متخصص جنین شناسی، به منظور انتخاب جنین بهتر با رشد و کیفیت مناسب و بهبود کیفیت لانه گزینی جنین، کشت جنین ها و انتقال آن ها را تا روز سوم و یا مرحله بلاستوسیست ادامه داد؛ زیرا انجام موفقیتآمیز بارداری مستلزم اتصال بلاستوسیت به دیواره رحم میباشد.
در حقیقت بلاستوسیت جنین یا رویانی است که بعد از لقاح، مدت 5 تا 6 روز رشد کرده است و به دو نوع سلول مختلف تقسيم شده است. سلول هاي سطحي(تروفكتودرم) که نهايتا جفت را تشكيل مي دهند و توده سلولي داخلي که تبديل به جنين مي شوند . يك بلاستوسيست سالم در روز ششم از مخاط پوششي خود ( زونا پلوسيدا ) سر بر مي آورد و 24 ساعت پس از سر بيرون آ وردن در مخاط داخلي رحم قرار مي گيرد .
برای رسیدن به مرحله بلاستوسیت، جنین درون انکوباتور (Incubator) در بخش جنین شناسی کشت داده میشود تا جنين تکامل بيشتري پيدا کند که در طی این مرحله، جنین هایی که اختلالات ژنتیکی یا کروموزوم غیر طبیعی دارند از بین می روند؛ بنابراین پس از طی این زمان و رشد مناسب جنين، می توان یک یا حداکثر دو جنین را که کيفيت بهتر و پتانسيل رشد بـیشتری دارند، برای انتقال به درون رحم زن انتخاب نمود و عمل انتقال را انجام داد که همین امر خود مي تواند بر روي موفقيت روش هاي کمک باروري تاثير گذار باشد.
از سوی دیگر فعال شدن ژنوم جنيني (محتوای ژنتیکی هر فرد شامل DNA هسته، کلروپلاست و میتوکندری) پس از مرحله 4 يا 8 سلولي رخ مي دهد، بنابراين تعيين کيفيت جنين براساس ژنوم جنيني در روز دوم امکان پذير نبوده و انتخاب جنين بصورت دقيق صورت نمي گيرد . اين درحالي است که انتقال جنين با کيفيت مناسب باعث افزایش موفقيت به ميزان 40 تا 50 درصد در روش هاي کمک باروري مي باشد.
همچنین تعداد جنینهای انتقالی در مرحله بلاستوسیست کمتر از تعداد انتقال آنها در مرحله امبریو (در دو روز اول) می باشد؛ زیرا قدرت اتصال بلاستوسیست به جداره رحم در مقایسه با مراحل تکاملی قبلی جنین بسیار بیشتر است. امروزه در اکثر کشورهای دنیا تنها یک بلاستوسیست در هر سیکل درمانی منتقل میشود که این امر خود یکی از مزایای انتقال جنین در مرحله بلاستوسيست می باشد زیرا از اهداف اصلی لقاح آزمایشگاهی، ايجاد حاملگي تك قلويي داخل رحمي است که در این روش می توان جنین هاي كمتر و با کیفیت مطلوب تری را منتقل نمود که باعث کاهش احتمال حاملگي چند قلويي و عوارض ناشی از آن و افزایش آمار زايمان هاي سالم می شود.ادامه مطلب ...
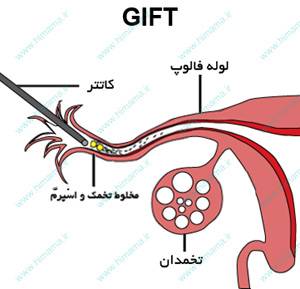 روشGIFT که معمولاً در موارد استفاده از رحم های جایگزین کاربرد دارد؛ تا مرحله جمعآوري تخمك ها و تهيه و آماده سازي اسپرم مشابه IVF است؛ اما پس از اين مرحله مقدار مناسب اسپرم و تخمك بوسيله لاپاراسكوپ مستقیماً در داخل لوله های رحمی که در حالت طبیعی محل لقاح است، قرار داده می شود. براي انجام اين روش نياز به لوله رحم سالم ميباشد.
روشGIFT که معمولاً در موارد استفاده از رحم های جایگزین کاربرد دارد؛ تا مرحله جمعآوري تخمك ها و تهيه و آماده سازي اسپرم مشابه IVF است؛ اما پس از اين مرحله مقدار مناسب اسپرم و تخمك بوسيله لاپاراسكوپ مستقیماً در داخل لوله های رحمی که در حالت طبیعی محل لقاح است، قرار داده می شود. براي انجام اين روش نياز به لوله رحم سالم ميباشد.
در اکثر مراکز ZIFT و GIFT از راه لاپاروسکوپی انجام می شود، ولی برخی پزشکان نیز برای کاهش هزینه ها، این دو روش را از طریق واژینال انجام می دهند؛ با این حال استفاده از این دو روش در رحم جایگزین با پیشرفت تکنیک های دیگر آزمایشگاهی و به علت مخارج تحمیلی اضافی بر بیماران در سال های اخیر کمتر توصیه می شود. ولی گاهی اين روش برای زوج هايی که به دلايل ناشناخته نابارور هستند و يا ناباروری آنها با عللی نظير اختلالات دستگاه ايمنی مشکلات دهانه رحمی، آندومتريوز مختصر رحم به کار می رود.
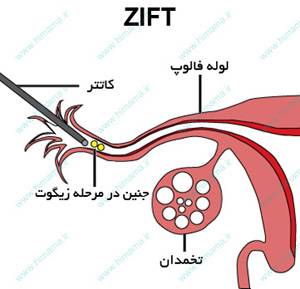 انتقال سلول تخم به درون لوله های رحمی ( ZIFT ) يکی از روش های کمک باروری است که تركيبي از IVF و GIFT ميباشد. بيماران مشابه IVF آماده شده، تخمك ها جمعآوري می شود، در آزمايشگاه لقاح صورت ميگيرد و جنین ها (مرحله زیگوت) تشکیل می شوند؛ اما در مرحله انتقال، پس از انتخاب جنین ها (مرحله تک سلولی) بسته به کيفيت جنينها، شرايط رحم و سن خانم، تعداد مناسبی از آنها (معمولاٌ تا ۴جنين) بنا به صلاحدید پزشک، با کمک لاپاراسکوپی در لوله های رحم (فالوپ) قرار داده می شود.
انتقال سلول تخم به درون لوله های رحمی ( ZIFT ) يکی از روش های کمک باروری است که تركيبي از IVF و GIFT ميباشد. بيماران مشابه IVF آماده شده، تخمك ها جمعآوري می شود، در آزمايشگاه لقاح صورت ميگيرد و جنین ها (مرحله زیگوت) تشکیل می شوند؛ اما در مرحله انتقال، پس از انتخاب جنین ها (مرحله تک سلولی) بسته به کيفيت جنينها، شرايط رحم و سن خانم، تعداد مناسبی از آنها (معمولاٌ تا ۴جنين) بنا به صلاحدید پزشک، با کمک لاپاراسکوپی در لوله های رحم (فالوپ) قرار داده می شود.
اين روش به طور عمده در مواردي كه انتقال جنين از دهانه رحم و راه واژینال مشكل باشد یا ممکن نباشد، انجام ميشود.
تفاوت روشZIFT با GIFTنیز در این است که در روش زیفت جنین های لقاح داده شده در آزمایشگاه به لوله های رحمی انتقال داده می شوند؛ در صورتی که در روش گیفت مخلوط تخمک و اسپرم به لوله ها منتقل می شوند.
عموماً خانم دو ساعت بعد از انتقال جنين با لاپاراسکوپی، از مراکز درمانی مرخص میشود و به افراد توصيه میشود سه روز در منزل استراحت نمایند و در صورت امکان بيشتر روز را استراحت کرده و ترجيحاً از توالت فرنگی استفاده نمايند. سایر مراحل بعدی نیز مشابه IVF انجام می شود.
معمولاً یکی دیگر از موارد به کار گیری روش زیفت ZIFT)) پاسخ ضعیف تخمدانی خانم است. به این معنی که فرد تعداد تخمکها و رویانهای کمی دارد که همین امر یکی از عوامل رایج شکست و درمان ناموفق یک سیکل درمانی IVF (یا میکرواینجکشن) می باشد. در این موارد به کارگیری روش زیفت ZIFT)) یا همان انتقال مستقیم جنین به داخل لوله فالوپ با کمک لاپاروسکوپی پیشنهاد میشود. البته برای این افراد، از تخمکگذاری تهاجهی با دوز بالای داروی HMG که باعث ایجاد تخمکهای بیشتری می شود نیز استفاده می شود.
در برخی موارد مشکلات ناباروری، احتمال موفقیت روشZIFT نسبت به IVF و میکرواینجکشن بیشتر است؛ زیرا جنین ها مستقیماٌ (رویانها) به جایی که تعلق دارند فرستاده میشوند (انتقال به لوله فالوپ).
اما به دلیل این که میزان باروری تخمک، پیشرفت روند باروری و کیفیت جنین های تولید شده در این روش ها قابل ارزیابی نیست، از این رو معمولاً تعداد جنین های بیشتری منتقل می شود که این امر می تواند منجر به بارداری های چند قلویی و حاملگی خارج رحمی شود. در روش میکرواینجکشن معمولا تعداد جنین کمتری به رحم انتقال داده می شود و لذا احتمال وقوع حاملگی خارج از رحم و بارداری چندقلویی کاهش یافته و درصد موفقیت درمان نیز بیشتر می گردد.
همچنین در روش های درمان ناباروری نوین مثل میکرواینجکشن برخلاف روش GIFT و ZIFT تخمک و اسپرم هایی با بهترین کیفیت انتخاب و در محیط آزمایشگاهی با تزریق اسپرم به داخل تخمک از روند تشکیل جنین اطمینان حاصل می شود.
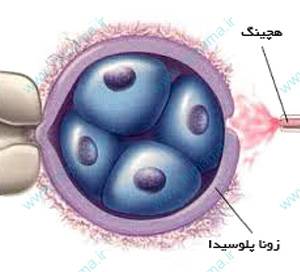 تخمک، از زمان آزاد شدن از تخمدان، پس از باروری و تشکیل جنین تا مرحله لانه گزینی جنین در جداره رحم (اندومتر)، توسط یک لایه نرم بیرونی به نام زونا پلوسیدا محافظت می شود. این پوشش ژلاتینی مانند که از جنس مولکول های قندی پروتئینی است، باعث محافظت تخمک و جنین می شود؛ یعنی پس از وارد شدن یک اسپرم به تخمک، مانع ورود اسپرم های بعدی می شود و پس از مرحله لقاح، یکی از عوامل هدایت جنین از لوله رحم به سمت رحم است که مانع جداشدن سلول های جنین از یکدیگر می شود.
تخمک، از زمان آزاد شدن از تخمدان، پس از باروری و تشکیل جنین تا مرحله لانه گزینی جنین در جداره رحم (اندومتر)، توسط یک لایه نرم بیرونی به نام زونا پلوسیدا محافظت می شود. این پوشش ژلاتینی مانند که از جنس مولکول های قندی پروتئینی است، باعث محافظت تخمک و جنین می شود؛ یعنی پس از وارد شدن یک اسپرم به تخمک، مانع ورود اسپرم های بعدی می شود و پس از مرحله لقاح، یکی از عوامل هدایت جنین از لوله رحم به سمت رحم است که مانع جداشدن سلول های جنین از یکدیگر می شود.
اما جنین قبل از نفوذ به اندومتر باید از داخل این پوسته، خود را خارج نماید. در واقع پس از رسیدن جنین به حفره رحم و تشکیل بلاستوسیست در روز پنجم پس از لقاح، به طور طبیعی این لایه نازک شده و به کمک آنزیم هایی که از جنین و دیواره رحم ترشح می شوند پاره می شود. به این فرآیند پاره شدن، هچینگ گفته می شود که باعث به وجود آمدن امکان چسبیدن جنین و نفوذ آن به داخل دیواره رحم می شود که نتیجه این امر بارداری است. اگر مرحله هچینگ (خارج شدن جنین از پوسته خود) انجام نگیرد، بارداری رخ نمیدهد.
در حقیقت لیزر هچینگ یک تکنیک آزمایشگاهی برای بهبود بخشیدن به سایر روشهای مربوط به باروری مانند IVF و ICSI است و برای بیمارانی که دوره انتقال جنین منجمد شده دارند نیز استفاده می شود.
زمان به کارگیری این روش، قبل از انتقال جنین به رحم و در مراحل ابتدایی تشکیل جنین (روزهای دو یا سه بعد از تشکیل زیگوت) و یا در مرحله بلاستوسیت (روزهای پنج یا شش بعد از تشکیل زیگوت) می باشد.ادامه مطلب ...
 PGD فناوری جدیدی در بررسی ژنتیکی و تشخیص اختلالات احتمالی جنین، پیش از لانهگزینی در رحم مادر است که این امکان را برای افراد با شرایط خاص وراثتی فراهم میسازد تا از انتقال این ژنهای معیوب به فرزندان خود جلوگیری کنند. PGD همه روشهای آزمایش سلولهای یک جنین شامل بررسی کروموزوم ها و ژنهای جنینی، پیش از انتقال به رحم مادر در طول یک دوره IVF/ICSI را شامل میشود.
PGD فناوری جدیدی در بررسی ژنتیکی و تشخیص اختلالات احتمالی جنین، پیش از لانهگزینی در رحم مادر است که این امکان را برای افراد با شرایط خاص وراثتی فراهم میسازد تا از انتقال این ژنهای معیوب به فرزندان خود جلوگیری کنند. PGD همه روشهای آزمایش سلولهای یک جنین شامل بررسی کروموزوم ها و ژنهای جنینی، پیش از انتقال به رحم مادر در طول یک دوره IVF/ICSI را شامل میشود.
وجود بيماري هاي ژنتيكي در زوجین یا خانواده های آنها،سن بالای مادر و عواملی از این قبیل مي تواند باعث افزايش خطر بروز ناهنجاري هاي كروموزومي در نوزاد شود. از این رو مبحث جلوگیری از تکرار بیمارهای ژنتیکی از گذشته با روش PND و در حال حاضر با استفاده از روش PGD مطرح بوده است. در روش (Prenatal Diagnosis) PND یا تشخیص در حین بارداری، که پس از لقاح و بارداری طبیعی انجام می شود، بررسی و تشخیص ژنتیکی بین هفته های ۱۰ تا ۱۴ بارداری صورت می گیرد، که در صورت تشخیص اختلال در کروموزوم ها، تنها پیشنهاد، ختم بارداری می باشد. اما در روش PGD، چون لقاح به صورت خارج رحمی (IVF/ICSI) صورت می گیرد، فقط جنین هایی که در بررسی های ژنتیکی سالم بوده اند، انتخاب و به رحم مادر منتقل می شوند؛ بنابراین صدمات جسمی وعاطفی سقط درمانی را به دنبال نخواهد داشت و در واقع تنها روش ممکن براي زوجيني است که در معرض داشتن فرزند مبتلا به بيماريهاي ژنتيکي هستند ولی در ضمن بهدلايل قانوني، مذهبي و اعتقادی نميتوانند سقط جنين را در صورت مبتلا بودن جنين به چنین مشکلاتی، انجام دهند.
در این روش آزمایشگاهی بسیار پیشرفته که به تولد جنین های بدون اختلال و نقص ژنتیکی کمک می کند، آزمایش روی جنین هشت سلولی که حاصل لقاح مصنوعی (IVF یاICSI ) است، انجام می شود و در صورت اطمینان از سالم بودن جنین او را به رحم مادر منتقل می کنند تا به رشد طبیعی خود ادامه دهد. ادامه مطلب ...